Автор статьи
Самохин Кирилл Михайлович Хирург – флеболог
Главный врач. Хирург – флеболог


Одной из самых неприятных и потенциально опасных патологий сосудов считается поверхностный тромбофлебит. Это воспалительное заболевание вен может обернуться значительным отеком конечности, острой нестерпимой болью и нарушением местного кровотока и питания тканей. При подозрении на тромбофлебит необходимо незамедлительно обратиться за медицинской помощью — болезнь не терпит промедлений, а методы самостоятельного лечения неэффективны и угрожают развитием тяжелых осложнений. Диагностикой и лечением тромбофлебита занимается врач-флеболог, узко специализирующийся на здоровье вен.
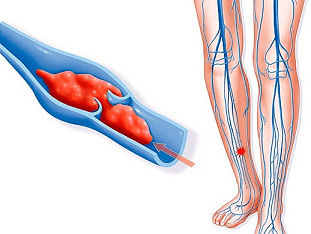
Тромбофлебит поверхностных вен представляет собой локальный воспалительный процесс, осложненный образованием в просвете сосуда тромба. Первое звено патогенеза заболевания — повреждение стенки вены «изнутри» под действием различных агрессивных факторов: в норме внутренняя оболочка (эндотелий) сосуда не дает клеткам крови слипаться и образовывать сгустки (тромбы). Нарушение целостности эндотелия и развитие местного воспалительного процесса в вене приводят к потере этого свойства — на фоне воспаления тромбоциты начинают скапливаться вместе и формируют крупные тромбы, которые буквально перекрывают кровоток в сосуде.
Заболевание делят на различные виды в зависимости от локализации поражения, тяжести патологического процесса, причины возникновения и длительности течения. Так, различают тромбофлебит поверхностных и глубоких вен нижней конечности. По степени закрытия просвета сосуда тромбом выделяют:
Другая классификация учитывает причину развития поверхностного тромбофлебита:
По давности формирования тромба в вене различают острый тромбофлебит, который характеризуется выраженными симптомами длительностью до месяца, и хронический — с цикличным течением с обострениями и ремиссиями.
В патогенезе (механизме формирования болезни) есть несколько последовательных этапов — каждый из них характеризуется все более выраженными симптомами и ухудшением общего состояния. Сегодня выделяют три главные стадии поражения вен:
При отсутствии адекватного и полноценного лечения тромбофлебит поверхностных вен неизбежно прогрессирует и становится все более опасным в плане развития тяжелых осложнений.
Варикозная болезнь вен (ВБВ) — это хроническая патология, для которой характерны чрезмерное расширение сосудов и нарушение кровотока в них, сопровождающиеся отеками и болезненностью в ногах. При этом воспаления и тромбов в венах нет. Однако при наличии варикоза риск тромбофлебита выше, чем у здоровых людей.
Снижение скорости кровотока в венах и ухудшение работы венозных клапанов в сосудах ног при варикозе — это предрасполагающие к развитию тромбофлебита факторы. Потому ВБВ требует своевременного лечения и регулярного наблюдения у флеболога.
Дополнительные факторы риска тромбофлебита, при которых повышается свертываемость крови, — это период беременности, наличие хронических сердечно-сосудистых болезней, ожирение, наследственная предрасположенность к болезням вен и ранее перенесенные тромбозы.
Перечисленные симптомы могут развиваться медленно, а могут остро нарастать в течение нескольких часов. Обычно проявления поверхностного тромбофлебита четко ограничены зоной расположения пораженной вены — они наблюдаются, например, в области бедра, за коленом, в паховой, ягодичной или мошоночной областях, в зоне локтевой ямки или на внутренней поверхности предплечья.
Сосудистая сеть организма человека устроена так, что венозная кровь со всего тела перекачивается сердцем в легкие, чтобы насытить ее кислородом и снова направить в органы и ткани. Из этого вытекает основное и самое грозное осложнение тромбофлебита — тромбоэмболия легочной артерии (ТЭЛА).
Механизм развития ТЭЛА заключается в «перелете» тромба из вены ноги в артерию легкого через сердце. Сгусток перекрывает кровоток в крупном сосуде, в результате чего отмирает часть ткани легкого, может развиться тяжелая дыхательная недостаточность, в том числе с летальным исходом.
Кроме ТЭЛА, осложнениями поверхностного тромбофлебита становятся острое нарушение кровотока, выраженная боль, нарушение подвижности ноги, сильный отек мягких тканей.
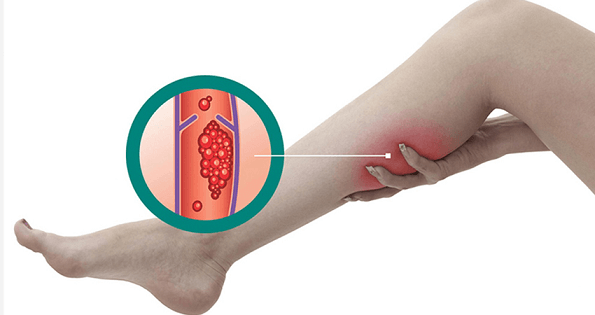
Предварительный диагноз тромбофлебит поверхностных вен ставится в ходе осмотра врача-хирурга или флеболога по характерным симптомам и внешним проявлениям. Чтобы подтвердить предположения и оценить тяжесть патологического процесса, доктор назначает инструментальное исследование — дуплексное сканирование вен нижних конечностей. Метод считается золотым стандартом диагностики: дуплекс позволяет детально визуализировать сосуды, выявить наличие в них тромботических масс и определить размеры и локализацию последних.
При подозрении на развитие осложнений дополнительно назначают рентгенографию, магнитно-резонансную или компьютерную томографию вен с контрастным веществом.
Существует несколько направлений терапии этого острого состояния: консервативное с помощью медикаментов, полноформатные хирургические вмешательства и щадящие лазерные операции. Выбор метода лечения зависит от тяжести тромбофлебита, общего состояния пациента и наличия сопутствующих заболеваний. Терапевтические методы могут применяться по отдельности и в комбинации. Например, эффективным сочетанием называют лекарственное воздействие антикоагулянтами и лазерную сосудистую хирургию.
Консервативное
Консервативная терапия, в свою очередь, делится на местную и системную. Первая включает использование мазей и кремов с содержанием гепарина в зоне расположения пораженной вены. Действие локальных препаратов направлено на снижение выраженности отека и болезненности. В качестве местного лечения также назначается компрессионный трикотаж и локальный холод.
Системная терапия заключается в применении медикаментов, блокирующих работу свертывающей системы крови — в их числе антикоагулянты из группы низкомолекулярных гепаринов. Внутрь могут также назначать препараты НПВС коротким курсом.
Хирургическое
Еще в прошлом столетии основным вариантом лечения тромбофлебита была открытая операция с разрезом вены, механическим удалением тромба и наложением швов. Сегодня, если необходимо полноценное вмешательство и малоинвазивными методами не обойтись, выполняется тромбэктомия, то есть удаление тромба через отдаленный доступ.
Лазерное
Современные технологии в лечении болезней вен включают специальные малоинвазивные вмешательства с помощью лазерных аппаратов: при тромбофлебите наиболее востребована эндовазальная лазерная коагуляция (ЭВЛК). Эта бережная и эффективная процедура помогает справиться с большинством патологий вен, при этом она безопасна для здоровья и доступна пациентам с общими хроническими заболеваниями и противопоказаниями к открытой операции.
Суть методики заключается во введении ультратонкого прибора в просвет вены и проведении облитерации («склеивания») сосуда изнутри с помощью лазерного луча. Процедура выполняется быстро и характеризуется легким и комфортным периодом послеоперационного восстановления.
Главный принцип профилактики тромбофлебита — своевременное лечение болезней вен, в том числе варикоза. При наличии расширенных сосудов следует обратиться к радикальным методам лечения, среди которых склеротерапия, эндоваскулярная лазерная облитерация сосудов, флебэктомия и другие.
После перенесенного поверхностного тромбофлебита вены нуждаются в особом внимании и в заботе. В раннем периоде восстановления после болезни пациенту необходимо принимать специальные кроверазжижающие препараты, назначенные лечащим врачом. В ряде случаев может потребоваться пожизненный прием антитромбоцитарных лекарств, которые препятствуют образованию кровяных сгустков.
Кроме того, полезным для здоровья вен будет ношение эластичного компрессионного белья, которое держит вены в тонусе и не дает формироваться отекам. Не рекомендуется выбирать чулки или бинты в аптеках самостоятельно — следует проконсультироваться с флебологом и получить профессиональные назначения по классу компрессии белья.
В арсенале Центра Инновационной Флебологии новейшие диагностические и лечебные технологии для радикального устранения заболеваний вен. Мы следуем современным международным рекомендациям, выполняем полноформатные вмешательства и малоинвазивные лазерные и радиочастотные операции, назначаем только нужные исследования и лекарства, заботимся о полной безопасности наших пациентов.
Приглашаем на консультацию к высококлассным специалистам клиники, имеющим богатый опыт и глубокие познания в лечении вен!
Главный Хирург-флеболог ЦИФ
Руководитель Центра Инновационной Флебологии
Другие статьи по теме

Уважаемые пациенты!
Хотим поделиться с вами важной новостью.
В день, когда вам была проведена операция, вы можете воспользоваться нашим бесплатны такси-сервисом.

Уважаемые пациенты!
Хотим сообщить, что наш центр не будет работать 8 марта 2024 года, в остальные дни мы работаем в обычном режиме.
А также хотим поздравить всех женщин с Международным женским днем!
Будьте всегда неповторимы, женственны и счастливы, желаем всех благ на вашем жизненном пути!
Ну и конечно же отличного настроения, побольше улыбок и крепкого здоровья!

Уважаемые пациенты!
Варикозное расширение вен и венозная сетка на ногах - это не только эстетические проблемы, но и болевые ощущения с возможной угрозой здоровью. Мы рады предложить вам малоинвазивные, щадящие методы лечения варикозного расширения вен на самом современном оборудовании!

Уважаемые пациенты!
Нам очень важно, чтобы ваши ноги оставались здоровыми и красивыми, поэтому принято решение запустить новую акцию.

Уважаемые пациенты!
Праздники закончились, а мы продолжаем дарить подарки своим пациентам!
Срок действия нашей беспроигрышной лотереи мы продлили до 31 января 2024 года.

Уважаемые пациенты!
С Наступающим Новым 2024 годом!
Здоровья и благополучия Вам и Вашим близким!
Сообщаем, что Центр Инновационной Флебологии не будет работать с 30 декабря 2023 по 3 января 2024 г.
С 4 января 2024 г. мы работаем в обычном режимеи ждем Вас на консультации!

Уважаемые пациенты!
Декабрь – время волшебства!
Весь декабрь у нас действует наша ежегодная Новогодняя беспроигрышная лотерея!

Уважаемые пациенты!
Варикозная болезнь — очень опасная патология, которая может приводить к серьезным последствиям. Своевременная грамотная диагностика поможет избежать многих проблем, сохранить активность и достойный уровень жизни на долгие годы. Мы запускаем чекап «Варикоза НЕТ», который вы можете пройти до 30 ноября всего за 2 000 рублей!

Уважаемые пациенты!
В Центр Инновационной Флебологии обращаются не только люди с варикозной болезнью, но и те, кому требуется решение эстетических проблем. На первой консультации врач подробно расписывает лечение, рассказывает, какие именно процедуры и в каком количестве требуются для достижения максимального результата.

Уважаемые пациенты!
Информируем Вас, что клиника не будет работать только 8 и 9 мая 2023 года, в остальные дни работаем в обычном режиме.
Ждем Вас на прием в ЦИФ!
Контакты:
г. Москва, ул. Ленинская Слобода д. 26
График работы:
Пн-Пт: с 9-00 до 21-00
Сб-Вс: с 10-00 до 19-00